Bilirrubina total en sangre
La bilirrubina se forma en el sistema retículoendotelial por la desintegración normal y patológica de los eritrocitos. Es producto de la degradación de la hemoglobina.
Cuando termina la vida útil del eritrocito, o éste se rompe por su fragilidad o por causa de alguna patología, la hemoglobina que contiene es liberada y fagocitada por macrófagos, sobre todo en hígado, bazo y médula ósea. En el sistema retículoendotelial de estas células es donde se produce la degradación de la hemoglobina hacia bilirrubina.
Esta bilirrubina circula por el torrente sanguíneo y es captada a nivel del hígado, conjugada y excretada por la vía biliar. Es importante destacar que la bilirrubina se presenta en dos formas en el cuerpo humano: la bilirrubina directa (conjugada) y la bilirrubina indirecta (no conjugada). La bilirrubina indirecta es la forma en la que se libera inicialmente en el torrente sanguíneo. Cuando llega al hígado, se convierte en bilirrubina directa para ser excretada.
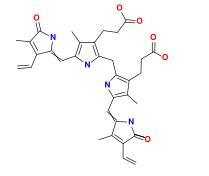
Estructura de la bilirrubina
El aumento de la bilirrubina en sangre puede deberse a distintas patologías:
– Obstrucción de la vía biliar, debido a litiasis, carcinomas, etc.
– Afectación del hígado por infecciones virales o bacterianas.
– Cirrosis o cáncer de hígado.
– Anemias hemolíticas autoinmunes, infecciosas o de cualquier etiología.
– En bebés recién nacidos, puede haber un aumento fisiológico de la bilirrubina.
– También está aumentada la bilirrubina en neonatos con conflicto RH (madre RH negativo y bebé RH positivo).
Además de estas causas, el aumento de la bilirrubina también puede ser resultado de ciertos medicamentos, como los que se utilizan para el tratamiento del VIH, la quimioterapia, ciertos antibióticos y medicamentos para el control del colesterol.
La dosificación del nivel de bilirrubina en sangre resulta útil para el diagnóstico de las patologías arriba descritas, y para el control del tratamiento y evolución de las mismas. Además, la medición de la bilirrubina puede ser útil para evaluar la función hepática, ya que un aumento en la bilirrubina puede indicar daño o enfermedad del hígado.
Desde la introducción del método diazoico para la determinación de bilirrubina por Ehrlich en 1883, se han propuesto diversas modificaciones para mejorar la reacción. Con el método de Malloy-Evelyn, por ejemplo, el metanol cataliza la reacción azo-acopladora de la bilirrubina indirecta y mantiene asimismo la azobilirrubina en solución. Una de las graves desventajas de éste método consiste en que, si bien la proteína puede ser precipitada por el metanol, con ello se obtienen resultados falsamente descendidos.
En 1938, Jendrassik y Grof presentaron un análisis con el que se obtenían resultados confiables. Sin embargo, la implementación de este método es complicada y requiere varios pasos de pipeteo.
Uno de los métodos usados con mayor frecuencia en la actualidad, consiste en implementar el uso de un detergente para acelerar la reacción y prevenir la precipitación de proteínas. En un medio ácido, la bilirrubina se acopla rápidamente al diazorreactivo tetrafluoroborato de 2,5 diclorofenildiazonio, formando la consiguiente azobilirrubina. Este procedimiento es sencillo y ofrece una buena correlación con el método Jendrassik-Grof.
Con esta técnica, la unión de la bilirrubina con el ión diazonio, da lugar a un complejo (azobilirrubina) de color rojizo. La intensidad de este color se puede medir por fotometría, siendo su absorbancia directamente proporcional a la concentración de bilirrubina en sangre.
El aumento del nivel de bilirrubina en sangre por encima de ciertos niveles, se denomina ictericia, y se puede observar en la piel y mucosas del paciente, que adquieren un tono amarillento-verdoso. La ictericia puede ser un signo de varias condiciones médicas graves, por lo que cualquier cambio en el color de la piel o los ojos debe ser evaluado por un profesional de la salud.
Valores de referencia de bilirrubinemia total: hasta 1,0 mg/dl, en adultos y niños.
Para neonatos, los valores de referencia son los siguientes:
| Prematuros | 24 horas de edad | 1,0 a 6,0 mg/dl |
| 48 horas | 6,0-8,0 mg/dl | |
| 3-5 días | 10,0-15,0 mg/dl | |
| Nacidos a término | 24 horas de edad | 2,0 a 6,0 mg /dl |
| 48 horas | 6,0-7,0 mg/dl | |
| 3-5 días | 4,0-12,0 mg/dl |
